Мокрота откуда берется, Мокрота: причины, виды, лечение - статья Медифлекс Хоумкер

В классической медицине существуют такие художественные описания — мокрота в виде «малинового желе» предполагает наличие пневмонии вызванной клебсиеллой пневмония. Употребление острой пищи Употребление острой пищи, такой как перец чили, может помочь разжижить слизь и способствовать ее удалению из организма. CPAP руб. Город не обязательно. Если же речь идет о слизи, которая копится в носоглотке, она может образовываться и без кашля, человек обычно ее сглатывает со слюной.
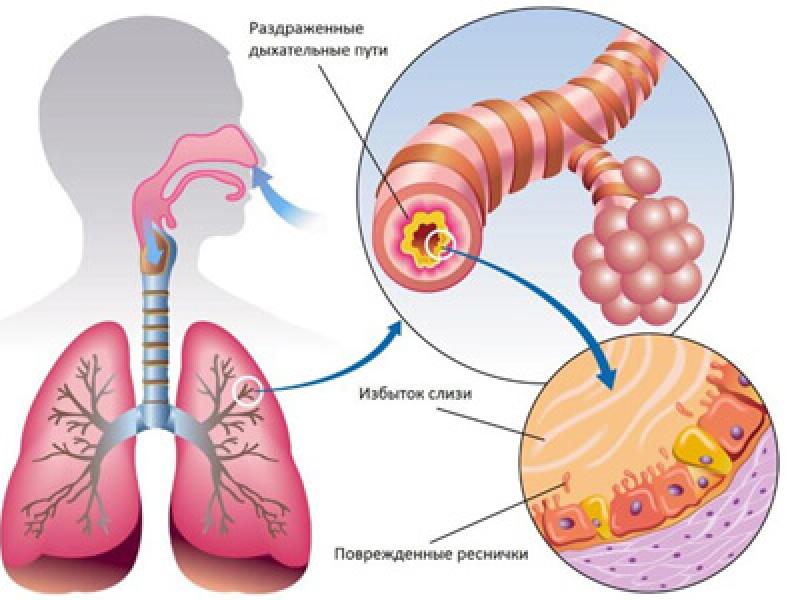
При обильном образовании мокроты кашель наиболее интенсивен по утрам. Ночью, когда работа ресничек эпителия замедлена, слизь скапливается в нижних дыхательных путях или носоглотке. Утром, с повышением активности, мокрота поднимается в бронхи или спускается в ротоглотку например, при риносинусите , раздражает рефлекторные рецепторы и вызывает приступ кашля. Это может быть острый ларингит, трахеит, бронхит или начальная стадия воспаления легких пневмонии.
Еще небольшое количество мокроты выделяется при кашле, вызванном бронхиальной астмой. Такое бывает, например, при бронхоэктазах и других серьезных заболеваниях, например, сердечной недостаточности.
Окраску мокроте придает гной, кровь, примеси, попавшие в организм с вдыхаемым воздухом — например, вдыхаемая пыль или лекарства. Белая или прозрачная. Такая мокрота состоит в основном из слизи, она отделяется при воспалении слизистой оболочки дыхательных путей, которое характерно для ОРВИ. Еще слизь характерна для аллергической реакции, поэтому белая мокрота может быть следствием бронхиальной астмы.
Гораздо реже мокрота с белыми вкраплениями наблюдается при некоторых формах туберкулеза, пневмонии, вызванной грибком. Кроме того, в белый цвет мокрота может окрашиваться при постоянном вдыхании мучной пыли.
Желтая или зеленая. Желтый или зеленый окрас мокрота чаще всего приобретает из-за примеси гноя. Оттенок зависит от его количества и может быть желтовато-серым, серовато-желтым, желтовато-зеленым.
Появление гноя в мокроте означает, что иммунная система борется с бактериями в дыхательных путях. Гной — это смесь иммунных клеток с погибшими бактериями и частицами разрушенных воспалительным процессом клеток. Мокроту окрашивает в желтый или зеленоватый цвет пигмент этих клеток. Желто-зеленая мокрота может означать, что ОРВИ осложнилась бактериальной инфекцией. Обычно на это указывает повторное повышение температуры, ухудшение состояния возросшая слабость, ощущение разбитости, головная боль.
В таких случаях мокрота может приобретать яркий «канареечный» цвет. Этот пигмент делает мокроту насыщенно желтой или зеленоватой. Красная или розовая. Красные и розовые оттенки мокроте придает свежая кровяная примесь. Появление мокроты красноватых оттенков может свидетельствовать о кровотечении из дыхательных путей при повреждении сосудов.
Это может случиться при ОРВИ, например, из-за интенсивного сморкания, сильного кашля. Мокрота с кровянистыми прожилками может сопровождать и более опасные болезни — пневмонию, туберкулез, опухоли. Такое состояние возникает при патологиях сердца — левожелудочковой сердечной недостаточности, пороках митрального клапана. В розовые и малиновые тона мокрота может окрашиваться и при лечении антибиотиком рифампицином.
Если при кашле выделяется мокрота, большей частью представленная чистой кровью, такое состояние называют кровохарканьем. Кровохарканье может возникать не только в связи с респираторными заболеваниями.
Нередко при кашле в мокроте наблюдается кровь, попадающая в глотку при болезнях органов пищеварения — язвенной болезни желудка и двенадцатиперстной железы, циррозе печени. Темно-желтая, оранжевая, коричневая.
Коричневые оттенки мокроте придают продукты распада анаэробных бактерий и распадающийся кровяной пигмент. Если отхождение слизи при ОРВИ затруднено, кровь из поврежденных сосудов застаивается, распадается, что приводит к окрашиванию не в красноватый, а в коричневатый цвет. Бурый и коричневатый оттенок слизи могут придавать продукты горения, попадающие в бронхи и легкие при вдыхании дыма. Такая мокрота отхаркивается, например, у заядлых курильщиков.
Полностью коричневая шоколадная мокрота выделяется при гнойно-воспалительных процессах — абсцессе легкого, эмпиеме плевры, вызванных клостридиями и иной анаэробной флорой.
Стекловидная мокрота с примесью «ржавчины» часто сопровождает крупозную пневмонию, инфаркт легкого, бронхолегочный рак. Мокрота черного или темно-серого цвета выделяется при профессиональном легочном заболевании шахтёров — пневмокониозе угольщика. Постоянно вдыхаемая угольная пыль вызывает хроническое воспаление лёгких с необратимыми изменениями легочной ткани и придает мокроте черную окраску.
Консистенция густота, вязкость и форма зернистость, комковатость зависят от содержания в мокроте слизи, гноя, плазмы.
Густая и вязкая. Вязкая, с трудом отходящая мокрота — частый признак начальных стадий простуды и гриппа. Позднее, когда на воспаленных слизистых оболочках начинают интенсивно размножаться бактерии, слизь разжижается под воздействием бактериальных ферментов.
Густоту мокроте придает обильная примесь гноя или распадающихся тканей. Отхаркиванием густой мокроты часто сопровождается туберкулез, абсцесс. С комочками. Мокрота, выделяющаяся при ОРВИ, чаще всего имеет неоднородную, комковатую форму комочки при этом обычно достаточно эластичные, мягкие. Плотные комочки появляются в мокроте при казеозной пневмонии быстро прогрессирующем туберкулезе лёгких или грибковом заболевании дыхательных путей. При этом консистенция выделений напоминает творог.
Диагностикой и лечением заболеваний, протекающих с выделением мокроты, занимаются ВОП, терапевт, педиатр, оториноларинголог, пульмонолог и аллерголог. Чтобы диагностировать ОРВИ чаще всего достаточно беседы с пациентом и проведения осмотра. При хроническом кашле требуется комплексное обследование, включающее инструментальные и лабораторные методы диагностики. Прежде всего исследуют саму мокроту. Клинический анализ мокроты включает описание ее характера, общих свойств и микроскопическое исследование:.
Необходимо для диагностики онкологических заболеваний. Некоторым больным требуется консультация кардиолога, гастроэнтеролога, иммунолога, сосудистого хирурга, онколога. Чтобы избавиться от мокроты, нужно устранить ее причину — воспаление.
Лечение зависит от болезни, вызывающей выделение мокроты. Например, при бактериальной инфекции это антибиотики, а при ОРВИ — противовирусные препараты. Энисамия йодид обладает прямым противовирусным действием 5 и дополнительной противовоспалительной активностью 6. Оценка эффективности и безопасности схемы лечения ОРВИ, включающей этиотропную энисамия йодид и симптоматическую терапию, была опубликована в авторитетном научном-практическом издании — Терапевтический архив 5.
Снизить воспаление при острых и хронических болезнях дыхательных путей, облегчить выделение вязкой мокроты могут помочь противокашлевые препараты, которые обладают преимущественно 2 действиями разжижающим и отхаркивающим, например, бромгексин, ацетилцистеин, отвар корня солодки, травы мать-и-мачехи и тп.. Эти средства не действуют на причину болезни, но помогают кратковременно самочувствие и снизить риск осложнений.
Легкую простуду с выделением мокроты можно лечить самостоятельно. Обратиться к врачу следует, если ОРВИ вызвала сильное ухудшение самочувствие или при длительном сохранении кашля, температуры, появлении в мокроте примеси крови. Она образуется при ОРВИ и других инфекционных и неинфекционных воспалительных заболеваниях дыхательной системы, реже — при болезнях сердечно-сосудистой системы.
Серая мокрота.
Обычно возникает на фоне воспаления нижних дыхательных путей при вирусных инфекциях. Иногда мокрота приобретает серый цвет из-за загрязнения окружающего воздуха и выведения частиц пыли со слизью. Для того чтобы избавиться от мокроты, необходимо понимать причины ее возникновения.
Лечебные меры при этом напрямую зависят от заболевания, вызвавшего образование мокроты. Любые лечебные мероприятия нужно обсуждать с врачом. Только специалист может определить причину появления избытка мокроты и тактику лечения.
Полоскания не помогут избавиться от мокроты. Они эффективны только при наличии синдрома постназального затекания и появления слизи в глотке. Наиболее эффективны полоскания солевыми, содовыми растворами, антисептиками. Применение ингаляций при наличии мокроты в бронхах — спорный вопрос. Если она густая и трудно отделяется, ингаляции со стерильными растворами при помощи небулайзера или ультразвукового аппарата помогут в разжижении и отхождении мокроты. Но если это кашель с обильной жидкой мокротой, ингаляции опасны, так как могут привести к пневмонии.
Не стоит делать ингаляции с отварами трав, минеральной водой или эфирными маслами. Эти растворы нестерильны, их компоненты трудно выводятся из бронхов и грозят ухудшением состояния.
Различные компрессы при появлении мокроты в нижних дыхательных путях не имеют доказанной эффективности. Муколитические препараты.

Также можно применять для разжижение мокроты в горле 3. С помощью эффективной профилактики большинство заболеваний удается избежать. А если даже они развиваются, то протекают в более легкой форме. К мерам профилактики скапливания мокроты в горле относятся укрепление иммунитета, длительное пребывание на свежем воздухе, активный образ жизни, здоровое питание, соблюдение режима дня, стабильное психоэмоциональное состояние, отказ от вредных привычек, таких курение, алкоголь.
Мы попросили нашего эксперта врача-терапевта Михаила Лысцова ответить на наиболее часто задаваемые вопросы относительно мокроты в горле. О проекте Напишите нам.
Совет дня Реклама. Справочник болезней Симптомы заболеваний Лекарственные препараты Народная медицина Медицинские анализы Здоровый образ жизни Спецпроекты Справочник болезней Симптомы заболеваний Лекарственные препараты Народная медицина Медицинские анализы Здоровый образ жизни Спецпроекты.
Главная Симптомы болезни Горло. Мокрота в горле. Нередко жалоба на «мокроту в горле» на приеме путает врача. Нужно уточнить, что имеет в виду пациент — мокроту при откашливании или слизь, которая стекает у него из носоглотки. О чем говорит мокрота? Желтая мокрота при кашле. Любая мокрота, независимо от цвета и наличия температуры, является симптомом заболевания нижних дыхательных путей.
Разберемся, почему возникает желтая мокрота при кашле, и опасна ли она. Зеленая мокрота при кашле. Обсудим, почему может возникать зеленая мокрота при кашле, что делать, если она сопровождается температурой или примесями крови. Мокрота с кровью при кашле. Мокрота при кашле обычно говорит о воспалении, а если появились примеси крови — это опасный симптом. Выясним, из-за чего образуется мокрота с кровью, и когда нужно срочно обращаться к врачу.
В тему. Продолжить далее. На заметку. Что делать, если мокрота в горле постоянно? Другое дело, если она присутствует в большом количестве и постоянно, вызывая дискомфорт. В этом случае мокрота является симптомом заболевания, например, аллергии, воспаления верхних дыхательных путей или синусита. Постоянное наличие большого количества мокроты — повод обратиться к врачу. Когда обращаться к врачу при мокроте в горле?
Повод для беспокойства — наличие трудно отхаркиваемой или откашливаемой мокроты. Если мокрота сопровождается повышенной температурой, кашлем, имеет желтоватый или зеленоватый оттенок, неприятно пахнет, отходит комочками, имеет в составе прожилки крови — все это признаки заболевания.
Не пытайтесь справиться с этим самостоятельно, а обратитесь к врачу. К какому врачу обращаться при мокроте в горле? В большинстве случаев этого будет достаточно. Если врач определит наличие той или иной патологии, он сам направит вас к более узкому специалисту.
Прежде всего необходимо определить причину данного состояния. Дальнейшее лечение будет зависеть от выявленной патологии. Можно ли лечить мокроту в горле народными средствами?